عصب کشی دندان یکی از درمانهای رایج در دندانپزشکی است که زمانی انجام میشود که عصب داخل دندان یا همان پالپ به دلیل پوسیدگی عمیق، ضربه یا عفونت دچار آسیب شده باشد. در این روش، دندانپزشک عصب و بافت ملتهب یا عفونی داخل ریشه را خارج کرده، کانالهای دندان را بهطور کامل تمیز و ضد عفونی میکند و سپس آنها را با مواد مخصوص پر مینماید. هدف اصلی عصبکشی حفظ دندان طبیعی در دهان و جلوگیری از انتشار عفونت به بافتهای اطراف است. این درمان با بیحسی موضعی انجام میشود و معمولاً درد حین درمان بسیار کم است، در حالی که به کاهش درد شدید ناشی از التهاب یا عفونت کمک شایانی میکند.
بهترین کلینیک عصب کشی دندان در کرمانشاه
عصبکشی دندان یکی از درمانهای مهم و تخصصی در دندانپزشکی است که نقش اساسی در نجات دندانهای آسیبدیده دارد. بسیاری از افراد زمانی به دندانپزشک مراجعه میکنند که دندان آنها دچار پوسیدگی شدید، التهاب یا عفونت شده و درد طاقتفرسایی را تجربه میکنند. در چنین شرایطی، مراجعه به متخصص عصب کشی دندان بهترین انتخاب است، زیرا این درمان نیاز به مهارت، دقت و تجهیزات پیشرفته دارد. در شهر کرمانشاه، یکی از مراکز معتبر و شناختهشده در این زمینه، کلینیک دندانپزشکی ارغوان است که با بهرهگیری از پزشکان متخصص و امکانات مدرن توانسته اعتماد بسیاری از بیماران را جلب کند.
وظیفه اصلی متخصص عصب کشی دندان، خارج کردن بافت آسیبدیده یا عفونی از داخل ریشه دندان، ضدعفونی کامل کانالها و پر کردن آنها با مواد مناسب است. این کار نه تنها از انتشار عفونت جلوگیری میکند، بلکه امکان حفظ دندان طبیعی در دهان را فراهم میآورد. در واقع، درمان بهموقع توسط متخصص باعث میشود فرد از کشیدن دندان بینیاز شود و بتواند سالها از دندان خود استفاده کند. در کلینیک دندانپزشکی ارغوان کرمانشاه تمامی مراحل عصبکشی با استفاده از دستگاههای پیشرفته و تکنیکهای روز دنیا انجام میشود که نتیجه آن درمانی دقیق و کمدرد است.
یکی از دغدغههای رایج بیماران، ترس از درد هنگام عصبکشی است. اما واقعیت این است که با بیحسیهای موضعی و تجهیزات نوین، این درمان تقریباً بدون درد انجام میشود و حتی میتواند درد شدید ناشی از التهاب عصب را برطرف کند. حضور یک متخصص عصب کشی دندان در کنار تیم مجرب کلینیک ارغوان این اطمینان را به بیماران میدهد که مراحل درمان در محیطی کاملاً ایمن و آرام سپری خواهد شد.
کلینیک دندانپزشکی ارغوان کرمانشاه علاوه بر خدمات عصبکشی، در زمینههای مختلفی همچون درمانهای زیبایی، ایمپلنت، لمینیت، ارتودنسی و ترمیم دندان نیز فعالیت دارد. اما آنچه این مرکز را متمایز میسازد، تمرکز ویژه بر کیفیت خدمات، رضایت بیماران و استفاده از مواد اولیه استاندارد است. بیماران پس از مراجعه به این کلینیک، علاوه بر دریافت خدمات تخصصی، از مشاورههای دقیق در زمینه مراقبتهای بعد از درمان نیز بهرهمند میشوند.
اگر به هر دلیل دچار پوسیدگیهای عمیق، حساسیت شدید یا عفونت دندانی شدهاید، به هیچ عنوان درمان خود را به تعویق نیندازید. مراجعه به متخصص عصب کشی دندان در کرمانشاه در کوتاهترین زمان میتواند از پیشرفت مشکل و نیاز به درمانهای پرهزینهتر جلوگیری کند. کلینیک ارغوان با در نظر گرفتن شرایط بیماران، وقتدهی منظم و محیطی آرام، تجربهای متفاوت و مطمئن از درمان دندانپزشکی را برای شما فراهم میکند.
در نهایت، اگر به دنبال مرکزی معتبر و مجهز در کرمانشاه برای انجام عصبکشی هستید، کلینیک دندانپزشکی ارغوان انتخابی هوشمندانه خواهد بود. حضور متخصصان باتجربه، استفاده از تجهیزات پیشرفته و توجه ویژه به رضایت بیماران، این مرکز را به یکی از بهترین گزینهها برای درمانهای تخصصی دندانپزشکی تبدیل کرده است.
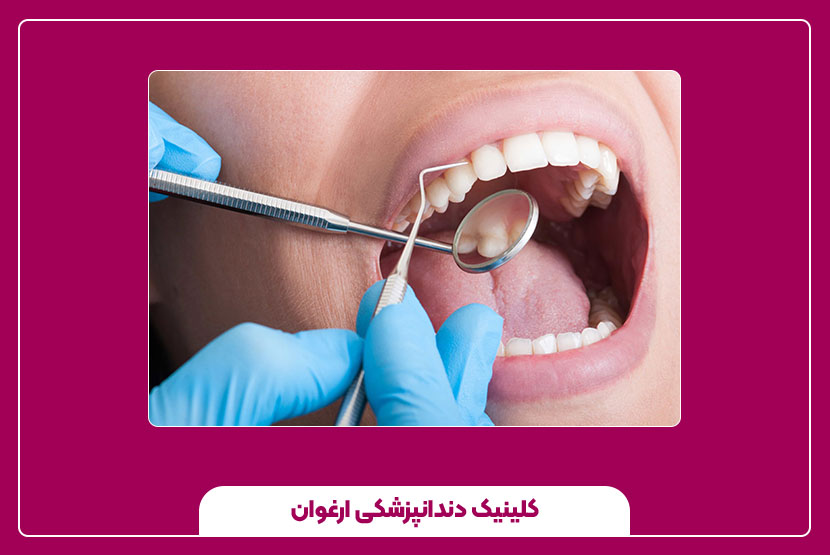
عصب کشی دندان چیست؟
عصبکشی دندان (یا درمان ریشه/اندودنتیک) به فرایندی گفته میشود که طی آن پالپ (بافت نرم داخل تاج و ریشه دندان که شامل اعصاب و رگهای خونی است) وقتی دچار التهاب یا عفونت میشود، بطور کامل از کانالهای ریشه خارج، کانالها تمیز و ضدعفونی، و سپس با مواد مناسب پر و مهر و موم میگردد. هدف اصلی حذف عامل عفونت یا التهاب، جلوگیری از گسترش عفونت به بافتهای اطراف و حفظ دندان طبیعی در دهان است؛ به عبارت دیگر به جای کشیدن دندان، با عصبکشی میتوان دندان را نگه داشت.
چه زمانی اعصاب کشی دندان لازم است؟
علل معمول شامل پوسیدگیهای عمیق که به پالپ رسیدهاند، ضربه یا شکستگی دندان که به بافت عصبی آسیب زده، عفونت ناشی از ترکها یا ترمیمهای مکرر و درد یا حساسیت طولانیمدت دندان است. تشخیص دقیق با معاینه بالینی، تستهای حساسیت پالپ و تصویربرداری (رادیوگرافی یا در موارد پیچیده CBCT) انجام میشود. درمان بهموقع معمولاً از عوارض جدیتر جلوگیری میکند.
مراحل عصب کشی دندان
در عمل بالینی ممکن است بعضی از گامها ترکیب یا در چند جلسه انجام شوند. در زیر مراحل معمول و علت هر مرحله آمده است:
- آمادهسازی و ارزیابی پیش از درمان: گرفتن سابقه پزشکی/دارویی، معاینه دهان و دندان، تستهای حساسیت پالپی و تصویربرداری (رادیوگرافی پریاپیکال یا در موارد پیچیده CBCT) برای تعیین وضعیت کانالها و ضایعات اطراف ریشه.
- بیحسی موضعی و ایزولاسیون: قبل از هر کاری بیحسی موضعی زده میشود تا بیمار راحت باشد. سپس با رابر دام (rubber dam) دندان ایزوله میگردد؛ ایزولاسیون از آلودگی بزاق و میکروبهای دهان جلوگیری و ایمنی و کیفیت درمان را بسیار بالا میبرد.
- ایجاد دسترسی (Access cavity): با فرزهای سریع (High-speed) لایهٔ تاج برداشته میشود تا به حفرهٔ پالپ و دهانههای کانالها دسترسی حاصل شود. اندازه و شکل دسترسی از اهمیت بالایی برای پیدا کردن تمامی مجاری برخوردار است.
- تشخیص و پیدا کردن دهانههای کانالها: با لوپ یا میکروسکوپ دندانی، canal orifices شناسایی میشوند. در بعضی دندانها تعداد و انحناها پیچیده است و دقت لازم است.
- تعیین طول کاری (Working length): طول کانال تا ناحیهٔ نزدیکی آپکس تعیین میشود تا ابزارها و پرکردن انتها درست انجام شود. این کار معمولاً با رادیوگرافیها و/یا اپکسلوکیتور الکترونیکی ترکیب میشود تا دقت افزایش یابد. تعیین طول درست برای جلوگیری از بردن مواد و ابزارها به بیرون از ریشه و نیز پاکسازی کامل کانال حیاتی است.
- پاکسازی و شکلدهی کانالها (Cleaning & Shaping): با استفاده از فایلهای دستی (K-files, H-files) و/یا فایلهای روتاری نیکل-تیتانیوم (NiTi) کانالها شکل میگیرند (برای دسترسی بهتر محل تماس مواد و مایع ضدعفونیکننده). همزمان از شستشوهای آنتیباکتریال و انزیماتیک مانند سدیمهیپوکلریت (NaOCl) برای حل بافت ارگانیک و ضد عفونی استفاده میشود و معمولاً EDTA برای برداشتن لایهٔ اسمیر (smear layer) کاربرد دارد. عمل پاکسازی باید شامل برداشتن بافت مرده/عفونی، حذف باکتریها و شکلدهی مناسب برای پرکردن باشد. هیچ تکنیکی نمیتواند تمام میکروبها را حذف کند، اما ترکیب ابزار مکانیکی و شستشو بهترین نتیجه را میدهد.
- فعالسازی و شستشو (Irrigation & Activation): برای اثربخشی بهتر، شستشوها ممکن است با آلتراسونیک یا دستگاههای سونیک فعال شوند تا نفوذ مایع به زوایا و شاخههای ریز بهتر شود. انتخاب غلظت NaOCl و نحوه کاربرد آن اهمیت دارد و باید مطابق دستورالعملهای ایمنی باشد.
- داروی داخل کانال (در صورت نیاز): در حالتهای عفونت گسترده یا درمان چندجلسهای از داروهای داخل کانال مثل هیدروکسید کلسیم برای کنترل باکتریها بین جلسات استفاده میشود.
- پرکردن کانال (Obturation): پس از کامل شدن پاکسازی و خشکسازی، کانالها با گوتا-پرچا و یک سیلر مناسب پر و مهر و موم میگردند. تکنیکهای مختلفی وجود دارد (کنس اند کندانساسیون جانبی، وِرم ورتیکال، سیستمهای carrier-based و غیره) که بر اساس وضعیت کانال انتخاب میشوند.
- ترمیم تاجی نهایی و پیگیری: بعد از پر کردن کانال، برای جلوگیری از شکست تاجی و ورود میکروب مجدد لازم است دندان با یک ترمیم مقاوم (کور-بیلدآپ و اغلب روکش/کرون) پوشانده شود. پیگیری بالینی و رادیوگرافیک برای بررسی التیام بافت پیرامونی طی ماهها ضروری است. در موارد شکست، درمان مجدد اندو یا جراحی آپیکال ممکن است نیاز شود.
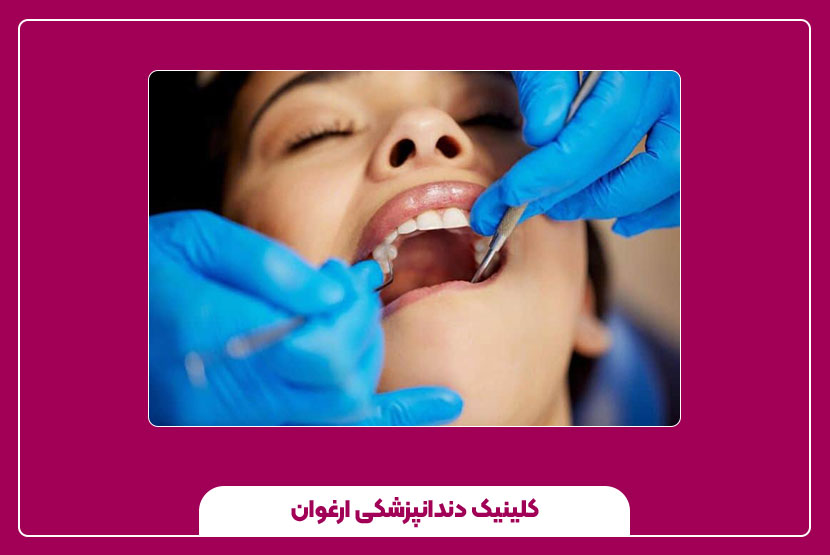
وسایل عصب کشی دندان
در ادامه فهرستی دستهبندی شده از ابزارها و مواد متداول که در مطب اندودنتیست کاربرد دارند:
ابزارها و وسایل تشخیصی
- آینه دهانی، اکسپلورر، پروب پریودنتال
- رادیوگرافی پریاپیکال، حسگر دیجیتال/فیلم، در موارد پیچیده CBCT
- تستهای پالپ (سرد/گرما/الکتریک)
ایزولاسیون و محافظت
- رابر دام، گیرهها (clamps)، فریم رابر دام
- دستکش، پوشش محافظ، مواد ضد عفونی کننده
دستگاهها و ابزارهای مکانیکی
- هندپیِس با فرزهای توربینی (High-speed) برای دسترسی
- فایلهای دستی: K-file, H-file, reamer
- فایلهای روتاری NiTi (انواع تجاری: ProTaper, WaveOne, Reciproc و غیره)
- موتور اندو (endo motor) با کنترل گشتاور و دور متغیر
- اپکسلوکیتور الکترونیک
مواد شستشو (Irrigants) و فعالسازها
- سدیمهیپوکلریت (NaOCl) در غلظتهای مختلف ضد عفونی و حل بافت
- EDTA (برای حذف اسمیر لایر)
- کلرهگزیدین (در موارد خاص، اما نباید با NaOCl مخلوط شود)
- ابزارهای فعالسازی: نوکهای اولتراسونیک، EndoActivator و غیره
وسایل خشکسازی و آمادهسازی برای پرکردن
- پیپرپوینتهای استریل (paper points)
- مخروطهای گوتا-پرچا در سایزها و تناسبات مختلف
- سیلرها: انواع پایه اکسید روی-اِیوژنول، رزینی، بیوسرامیک (bioceramic) و غیره
وسایل پرکردن
- اسپریدرها، پلاگرها (for warm vertical compaction)
- دستگاههای گرما برای گوتا-پرچا (System B و مشابهها)
- سیستمهای carrier-based (مثل Thermafil)
وسایل تکمیلی و ترمیمی
- مواد موقتی (e.g., IRM, Cavit) و مواد ترمیم دائمی (گلاس آینومر، کامپوزیت)
- وسایل ساخت کور و تثبیت نهایی؛ در صورت نیاز پست و کور و سپس روکش
ابزارهای کمکی و تصویربرداری/بصری
- لوپهای بزرگنمایی، میکروسکوپ دندانپزشکی (برای دید بهتر کانالها)
- کلمپها، سوزنهای سرنگ و سرنگهای شستشو، قیچیها و فورسپسهای اندو
نکات ایمنی عصب کشی
- عصبکشی یک درمان تخصصی است؛ انجام آن نیاز به دانش، مهارت و تجهیزات دارد. در صورت درد شدید، تورم یا حساسیت طولانیمدت به پزشک مراجعه کنید.
- پس از درمان، رعایت دستورات مراقبتی دندانپزشک (مصرف دارو در صورت تجویز، پرهیز از جویدن با دندان درمانشده تا تکمیل ترمیم تاجی) و مراجعه برای بازبینی ضروری است.
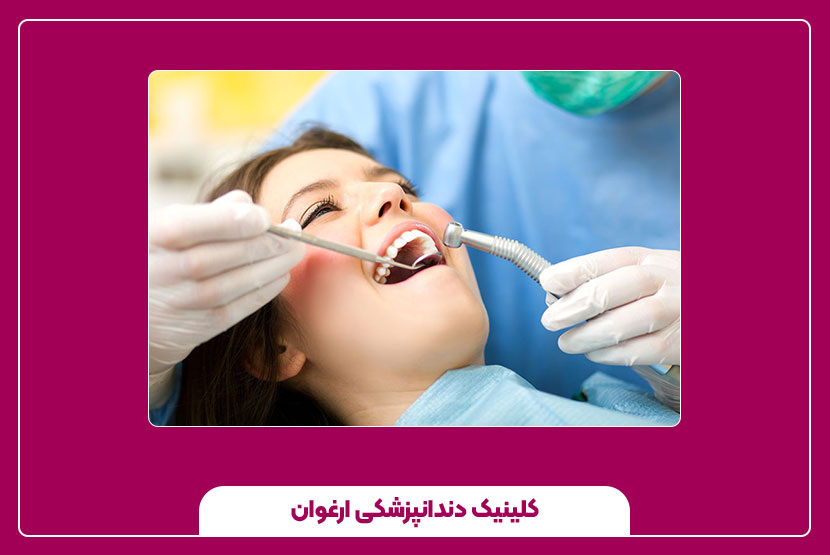
اندو دندان چیست؟
واژهی «اندو» کوتاهشدهی اندودانتیکس است. “اندو” در زبان یونانی به معنی “داخل” و “دانتیکس” به معنی “دندان” است. بنابراین اندودانتیکس یعنی «علم و درمان داخل دندان».
در دندان، بخش مرکزی به نام پالپ وجود دارد که شامل عصبها، رگهای خونی و بافت همبند است. وقتی این بخش دچار التهاب یا عفونت میشود، درمان اندو یا همان عصبکشی دندان انجام میگیرد.
چه زمانی اندو لازم میشود؟
- پوسیدگی عمیق که به عصب دندان رسیده باشد
- ترک یا شکستگی دندان که باعث باز شدن راه ورود میکروب به پالپ شود
- ضربه شدید به دندان که موجب مرگ عصب گردد
- عفونت یا آبسه در ریشه دندان
- درد شدید یا حساسیت طولانی به گرما و سرما
هدف اصلی اندو
- حفظ دندان طبیعی در دهان و جلوگیری از کشیدن آن
- برطرف کردن درد و عفونت
- جلوگیری از گسترش عفونت به لثه و استخوان فک
- بازگرداندن توانایی جویدن و کارکرد طبیعی دندان
عصب کشی دندان عقل و عصب کشی دندانهای جلویی
عصبکشی دندان عقل و دندانهای جلویی از درمانهای مهم در دندانپزشکی محسوب میشوند که هر کدام شرایط و ویژگیهای خاص خود را دارند. دندان عقل به دلیل موقعیت انتهایی و ریشههای پیچیده، در صورت نیاز به درمان ریشه، معمولاً فرایندی دشوارتر و تخصصیتر را میطلبد؛ در حالی که دندانهای جلویی به علت داشتن ریشه و کانال سادهتر، روند عصبکشی آسانتر و با موفقیت بالاتری دارند. هدف اصلی در هر دو مورد، حفظ دندان طبیعی، برطرف کردن عفونت و جلوگیری از کشیدن دندان است تا بیمار بتواند هم از نظر عملکردی و هم از نظر زیبایی، سلامت دهان و دندان خود را حفظ کند.
عصب کشی دندان عقل
عصبکشی (درمان ریشه) روی دندان عقل (دندان سوم مولار) از نظر فنی ممکن است ولی معمولاً نسبت به دندانهای پیشین و مولرهای جلوتر با چالشهای بیشتری همراه است. دلایل اصلی این چالشها عبارتاند از: آناتومی متغیر و پیچیده ریشهها، انحناها و شاخههای غیرقابلپیشبینی، دسترسی دشوار به ناحیه (موقعیت خلفی در دهان) و نزدیکی احتمالی ریشهها به ساختارهای حساس مثل کانال عصبی تحتفکی (inferior alveolar nerve) در فک پایین یا سینوس ماگزیلاری در فک بالا؛ بههمینخاطر در بسیاری از موارد (بسته به وضعیت دندان و شرایط بیمار) کشیدن دندان عقل یا درمان جراحی (مثل پیوند/اپیککتومی یا کرونکتومی) ترجیح داده میشود. ارزیابی دقیق رادیوگرافیک و در موارد پیچیده تصویربرداری سهبعدی (CBCT) برای تصمیمگیری و کاهش خطرات توصیه میشود.
چه زمانی عصب کشی دندان عقل انجام میشود؟
- اگر دندان عقل کاملاً قابلترمیم و در قوس دندانی دارای نقش جویدنی باشد و امکان دسترسی مناسب وجود داشته باشد.
- وقتی کشیدن دندان برای بیمار مشکلات بیشتری ایجاد کند یا بیمار خواهان حفظ دندان باشد.
- وقتی عفونت یا درد قابلدرمان با اندو باشد و وضعیت پریآپیکال (اطراف ریشه) اجازه دهد.
مراحل کلی عصب کشی دندان عقل
- تشخیص و تصویربرداری پیش از درمان: عکس پریاپیکال و در موارد شک و نزدیکی به ساختار عصبی، CBCT.
- بیحسی و ایزولاسیون: بیحسی موضعی (بلوک تحتفکی برای فک پایین در صورت نیاز) و تلاش برای استفاده از رابر دام؛ گاهی ایزولهسازی کامل دشوار است و نیاز به تکنیک خاص دارد.
- دسترسی و پیدا کردن دهانهها: ایجاد حفره دسترسی با فرز؛ پیدا کردن مجاری کانال که ممکن است متعدد و خمیده باشند.
- تعیین طول کاری و پاکسازی: استفاده از اپکسلوکیتور و رادیوگرافی، فایلهای دستی/روتاری NiTi؛ شستشوهای قوی (مثل سدیمهیپوکلریت) و در موارد منحنی شدید احتیاط در برابر ابزارشکنی.
- پرکردن و ترمیم: پرکردن با گوتاپرچا و سیلر، سپس تصمیمگیری دربارهٔ ترمیم تاجی (چون دندان عقل اغلب روکش مناسب نمیگیرد یا دسترسی به روکش سخت است).
- پیگیری و تصمیم نهایی: اگر دندان بعد از درمان قابل نگهداری نباشد یا علائم ادامه یابد، ممکن است نیاز به کشیدن یا درمان جراحی باشد.
برای راهنمایی کلینیکی در انتخاب بین عصبکشی یا کشیدن، مبانی حرفهای و منابع تخصصی توصیه میکنند جنبههای آناتومیک، قابلترمیم بودن تاج، وضعیت پریودنتال و ریسکهای عصبی را در نظر بگیرید.
عصب کشی دندانهای جلویی
دندانهای جلویی (اینسیزورها و کانینها) معمولاً از نظر آناتومی سادهتر هستند: اغلب یک ریشه و یک کانال مستقیم و کمانحنا دارند. بهخاطر این سادگی، عصبکشی این دندانها در مقایسه با مولرهای خلفی سریعتر و با احتمال موفقیت بیشتر انجام میشود. درمان ریشه در دندانهای جلویی اغلب برای برطرف کردن درد، درمان آبسه یا نجات دندانی که با ضربه یا پوسیدگی عمیق آسیب دیده لازم میشود.
ویژگیها و مزایا عصب کشی دندانهای جلویی
- دسترسی آسان: حفره دسترسی از سمت قدامی/درونی راحتتر است و دید مستقیم وجود دارد.
- کانال معمولاً ساده: شکلدهی و پاکسازی کانال کمتر پیچیده است.
- اهمیت زیبایی: چون این دندانها در خط لبخند قرار دارند، ملاحظات زیبایی (تغییر رنگ پس از درمان ریشه، نیاز به سفید کردن داخلی یا ترمیم زیباشناختی) مطرح است. درمانهایی مثل «سفید کردن داخلی (internal bleaching)» برای دندانهای غیرزنده که تیره شدهاند، میتواند مفید باشد ولی باید با احتیاط انجام شود.
مراحل عملی برای عصب کشی دندانهای جلویی
- تشخیص و رادیوگرافی: بررسی وضعیت پالپ و استخوان اطراف، تست حساسیت.
- بیحسی و رابر دام: بیشتر موارد بهصورت روتین ایزوله میشوند.
- دسترسی و پاکسازی: برداشتن بافت آلوده، تعیین طول و استفاده از فایلهای دستی/روتاری و شستشو.
- پرکردن و بازسازی تاجی: بعد از پر کردن کانال، بسته به حجم بافت تاجی از دست رفته، ممکن است به پست و کور و سپس ونیر یا روکش نیاز باشد تا ظاهر و مقاومت دندان بازگردانده شود.
- پیگیری: کنترل بالینی و رادیوگرافیک در ماهها برای اطمینان از بهبود بافت اطراف ریشه.
در مجموع، دندانهای جلویی در صورت درمان صحیح اغلب پیش آگهی بسیار خوبی دارند و احتمال موفقیت بالاست؛ نگهداری سریع و بازسازی صحیح تاجی پس از درمان ریشه برای جلوگیری از شکست یا ترک دندان اهمیت زیادی دارد.
نکتهٔ عملی پایانی برای هر دو گروه
- انتخاب بین عصبکشی و کشیدن همیشه فردی است؛ وضعیت آناتومی، قابلیت ترمیم تاج، سن و سلامت عمومی بیمار و ریسکهای عصبی/سینوسی را باید در نظر گرفت. در موارد پیچیده (دندان عقل با ریسک عصبی یا دندانهای با آناتومی پیچیده) تصویربرداری سهبعدی (CBCT) و ارجاع به متخصص اندودانتیکس یا جراح دهان میتواند ریسکها را کاهش دهد.
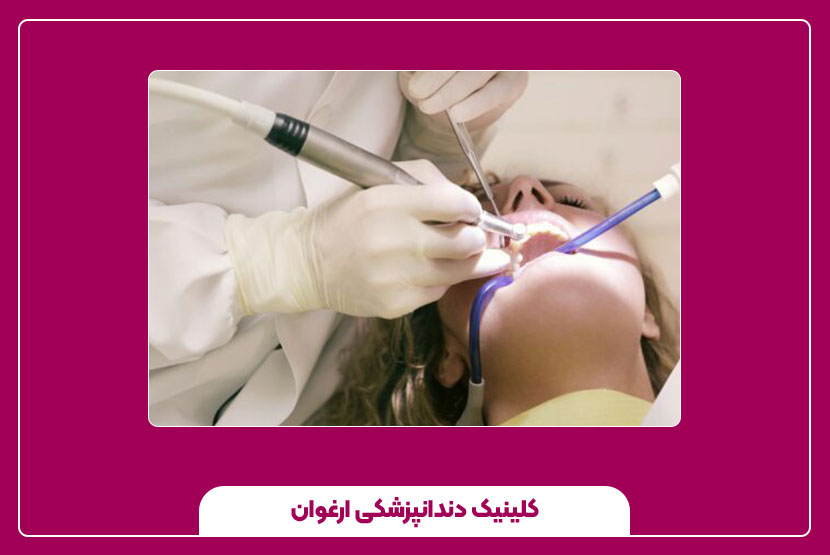
دلایل و راههای درمان درد دندان عصب کشی شده
عصبکشی دندان یا همان درمان ریشه، یکی از روشهای مهم دندانپزشکی برای نجات دندانی است که عصب آن دچار التهاب یا عفونت شده است. بسیاری از بیماران پس از انجام این درمان، نگران درد باقیمانده یا بروز درد در روزها و هفتههای بعد هستند. به طور کلی، مقداری درد یا حساسیت پس از عصبکشی طبیعی است، اما درد طولانیمدت یا شدید میتواند نشانه یک مشکل نیازمند بررسی باشد. درک دلایل این درد و راههای کنترل آن، به بیماران کمک میکند تا با آرامش بیشتری مراحل درمان را پشت سر بگذارند.
دلایل درد دندان عصب کشی شده
- التهاب بافت اطراف ریشه:
در حین عصبکشی، کانالها تمیز و پر میشوند. این فرایند ممکن است باعث تحریک و التهاب در بافتهای اطراف ریشه شود. التهاب معمولاً طی چند روز برطرف میشود. - فشار جویدن یا ترمیم موقت:
بعد از درمان ریشه، دندان ضعیفتر از قبل میشود و در صورت جویدن غذاهای سخت، فشار بیشتری به آن وارد میشود. همچنین وجود پرکردگی موقت میتواند کمی حساسیت ایجاد کند. - باقیماندن عفونت یا میکروبها:
اگر کانالها به طور کامل تمیز یا پر نشده باشند، میکروبهای باقیمانده میتوانند سبب عفونت و درد شوند. در این حالت، درد معمولاً شدیدتر و طولانیتر است و ممکن است همراه با تورم یا آبسه باشد. - پر شدن بیش از حد یا کمتر از حد کانالها:
اگر ماده پرکننده کمی به خارج از ریشه نفوذ کند یا بالعکس، کانالها به طور کامل پر نشده باشند، تحریک بافت و درد ایجاد خواهد شد. - ترکهای پنهان یا مشکلات دیگر دندانی:
گاهی دندان دارای ترکهای میکروسکوپی یا پوسیدگیهای جانبی است که پس از عصبکشی همچنان میتوانند منبع درد باشند.
درمان و کنترل درد دندان عصب کشی شده
- مسکنها و داروهای ضدالتهاب:
معمولاً دندانپزشک پس از درمان داروهایی مانند ایبوپروفن یا استامینوفن تجویز میکند تا التهاب و درد کنترل شود. استفاده منظم طبق دستور پزشک میتواند به بهبود سریعتر کمک کند. - پرهیز از جویدن با دندان درمانشده:
تا زمان قرار دادن ترمیم نهایی یا روکش، بهتر است از جویدن غذاهای سفت و سخت با دندان عصبکشیشده خودداری شود. این کار از فشار اضافی و احتمال ترک جلوگیری میکند. - رعایت بهداشت دهان و دندان:
مسواک زدن ملایم و استفاده از نخ دندان اطراف دندان درمانشده مانع از تجمع پلاک و التهاب لثه میشود. - مراجعه مجدد به دندانپزشک در صورت درد مداوم:
اگر درد بیش از یک هفته ادامه داشته باشد، یا همراه با تورم، تب یا ترشح چرک باشد، نیاز به بررسی دوباره وجود دارد. در چنین شرایطی ممکن است نیاز به درمان مجدد ریشه یا حتی جراحی انتهای ریشه (آپیکوکتومی) باشد. - ترمیم و روکش مناسب:
یکی از مهمترین مراحل پس از عصبکشی، قرار دادن روکش روی دندان است. روکش باعث میشود دندان از فشارهای جویدن محافظت شود و احتمال بروز ترک یا درد کاهش یابد.
تجربه درد پس از عصبکشی دندان همیشه نشانه مشکل جدی نیست و در بسیاری موارد به علت التهاب طبیعی بافتهاست که در مدت کوتاهی برطرف میشود. اما اگر درد شدید، طولانی یا همراه با علائم عفونت باشد، حتماً باید به دندانپزشک مراجعه کرد. رعایت مراقبتهای بعد از درمان، مصرف داروها طبق دستور و انجام ترمیم نهایی، بهترین راه برای جلوگیری از مشکلات بعدی و افزایش عمر دندان عصب کشی شده است.

بررسی عوارض عصب کشی دندان
عصبکشی دندان (درمان ریشه) یکی از درمانهای رایج و ایمن در دندانپزشکی است که هدف اصلی آن نجات دندان و جلوگیری از کشیدن آن است. با این حال، مانند هر درمان دیگری، ممکن است عوارضی داشته باشد که دانستن آنها به بیمار کمک میکند تصمیم آگاهانهتری بگیرد و پس از درمان مراقبت بهتری داشته باشد.
عوارض احتمالی عصبکشی دندان
1. درد و حساسیت موقت
پس از عصبکشی، التهاب بافتهای اطراف ریشه طبیعی است و میتواند چند روز باعث درد یا حساسیت به فشار و جویدن شود. این حالت معمولاً با داروهای ضدالتهاب و استراحت برطرف میشود.
2. باقی ماندن عفونت
اگر کانالها به طور کامل تمیز یا پر نشوند، یا باکتریها در شاخههای جانبی کانال باقی بمانند، احتمال عفونت و آبسه وجود دارد. در این شرایط، نیاز به درمان مجدد ریشه یا جراحی آپیکوکتومی (جراحی نوک ریشه) خواهد بود.
3. شکستن ابزار داخل کانال
در حین پاکسازی، ابزارهای ظریف فلزی (فایلها) ممکن است در کانال شکسته شوند. اگر نتوان آنها را خارج کرد، بسته به موقعیت ممکن است مشکلساز شوند یا درمان پیچیدهتر گردد.
4. پر شدن بیش از حد یا کمتر از حد کانالها
- پر شدن بیش از حد: ماده پرکننده ممکن است از نوک ریشه خارج شود و باعث تحریک بافت شود.
- پر شدن کمتر از حد: اگر کانالها بهطور کامل پر نشوند، باکتریها باقی میمانند و احتمال عفونت وجود دارد.
5. تغییر رنگ دندان
گاهی دندان عصبکشیشده به مرور زمان تیرهتر میشود. این تغییر رنگ به دلیل از دست دادن بافت زنده داخلی رخ میدهد و معمولاً با سفید کردن داخلی یا روکش اصلاح میشود.
6. شکننده شدن دندان
بعد از عصبکشی، چون دندان دیگر عصب و خونرسانی ندارد، ساختار آن ضعیفتر میشود و بیشتر در معرض ترک یا شکستگی قرار میگیرد. به همین دلیل معمولاً توصیه میشود روی دندانهای خلفی روکش گذاشته شود.
7. آسیب به بافتهای اطراف
در موارد نادر، مواد شستشو یا پرکننده ممکن است از ریشه خارج شده و به بافتهای اطراف یا حتی عصبهای مجاور آسیب بزنند که باعث بیحسی موقت یا درد میشود.
چگونه میتوان از عوارض عصب کشی دندان جلوگیری کرد؟
- مراجعه به دندانپزشک یا متخصص اندودانتیکس با تجربه
- استفاده از تصویربرداری دقیق (رادیوگرافی یا در موارد پیچیده CBCT)
- پیگیری و مراجعات بعد از درمان
- رعایت بهداشت دهان و دندان پس از درمان
- انجام ترمیم نهایی یا روکش در زمان مناسب
به طور کلی، عصب کشی یک درمان موفق با درصد بالای موفقیت است و عوارض آن بیشتر در صورت عدم مراجعه به متخصص یا عدم تکمیل درمان رخ میدهد. رعایت مراقبتهای بعد از درمان و انتخاب مرکز مجهز میتواند این مشکلات را به حداقل برساند.



دلیل درد دندان عصب کشی شده چیه؟
دلیل درد دندان عصبکشی شده معمولاً ناشی از التهاب یا عفونت باقیمانده در ریشه، کانالهای ناقص تمیز شده، یا فشار روی بافت اطراف دندان است.
چند جلسه برای عصب کشی دندان لازم است؟
معمولاً درمان عصبکشی بسته به شرایط دندان، طی یک تا سه جلسه انجام میشود.
عصب کشی دندان عوارض داره؟
عصبکشی معمولاً عوارض جدی نداره و اگه درست انجام شه، فقط ممکنه چند روز درد یا حساسیت موقت ایجاد شه.